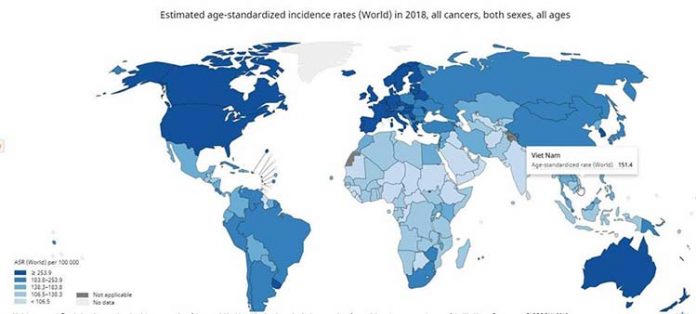
Thông tin Globocan đưa ra năm 2018 về tình hình bệnh ung thư trên toàn cầu: Việt Nam không phải là nước cao nhất mà nằm trong nhóm thứ ba với tần suất mắc mới từ 138-183 ca trên 100.000 dân mỗi năm. Cụ thể, trong năm 2018, ước tính có khoảng 164.000 ca mới, với tỷ lệ mắc mới chuẩn hóa theo tuổi, giới và các loại bệnh là 151/ 100.000 dân. Những thông tin này không làm giảm bớt ám ảnh về những cái chết vì ung thư, vì chất độc trong thực phẩm và tình trạng ô nhiễm môi trường. Người ta tìm đến ngành Y, hy vọng có được giải pháp thích đáng cho vấn đề phòng ngừa và phát hiện sớm ung thư. Đáng tiếc, những giải pháp hiện tại đang chệch hướng và đi ngược lại những gì đang được khuyến cáo trên thế giới.
Contents
1️⃣. Trước hết, cần phân biệt tầm soát và chẩn đoán sớm
Sự phân biệt này là cần thiết vì nó cực kỳ quan trọng khi cân nhắc về lợi/hại của một phương pháp chẩn đoán và giúp bác sĩ / bệnh nhân có một thái độ rõ ràng hơn.
-Tầm soát là để phát hiện sớm ung thư, thực hiện trên những người bình thường, hoàn toàn không triệu chứng. Chẩn đoán sớm ung thư nhằm phát hiện bệnh ở một giai đoạn có thể điều trị hiệu quả và đem lại tiên lượng tốt cho bệnh nhân, dù đã bắt đầu có triệu chứng lâm sàng.
-Tầm soát là vấn đề của cộng đồng, được thực hiện bài bản theo những khuyến cáo dựa trên y học chứng cứ và có sự đồng thuận của các nhà dịch tể học. Chẩn đoán sớm bệnh ung thư là vấn đề cá nhân, một cuộc đấu trí giữa bệnh nhân và bác sĩ ở một bên và bên kia là căn bệnh ung thư.
-Tầm soát được thực hiện trên người bình thường, vì thế ưu tiên áp dụng những biện pháp không gây tổn thương và hạn chế mức xâm hại với người tham gia. Chẩn đoán sớm thực hiện trên bệnh nhân đang có triệu chứng và công việc của người bác sĩ là phải tìm ra nguyên nhân gây bệnh. Vì thế, những xét nghiệm dù có mức xâm hại cao hơn nhưng cần thiết thì vẫn được chấp nhận.
-Tầm soát dựa trên việc xác định nhóm rủi ro và chỉ định xét nghiệm chẩn đoán phù hợp. Nói cách khác, vai trò của bác sĩ gia đình là rất lớn. Ngược lại, chẩn đoán sớm chỉ có thể thực hiện nếu bệnh nhân đến sớm, khi vừa chớm có triệu chứng. Mấu chốt là bệnh nhân phải biết nhận ra sự bất thường để đi khám ngay, không chần chờ.
2️⃣. Khuyến cáo tầm soát ung thư thực hiện như thế nào ?
Tầm soát bệnh gì, cho ai, khi nào, bằng test nào …Đó chính là những vấn đề cơ bản của chiến lược phòng chống ung thư của một quốc gia. Không phải bệnh ung thư nào cũng tầm soát được, ví dụ như ung thư não chẳng hạn, phương pháp tầm soát duy nhất là CT nhưng việc phát hiện sớm vẫn không làm thay đổi tiên lượng, nên việc tầm soát không có giá trị. Tầm soát ung thư phổi chẳng hạn, chỉ nên dùng cho đối tượng nguy cơ, tuổi từ 55-80 với tiền sử hút thuốc lá nhiều năm. Phương pháp được chọn là CT phổi liều thấp định kỳ hàng năm. Người bình thường không hút thuốc, không có chỉ định tầm soát.
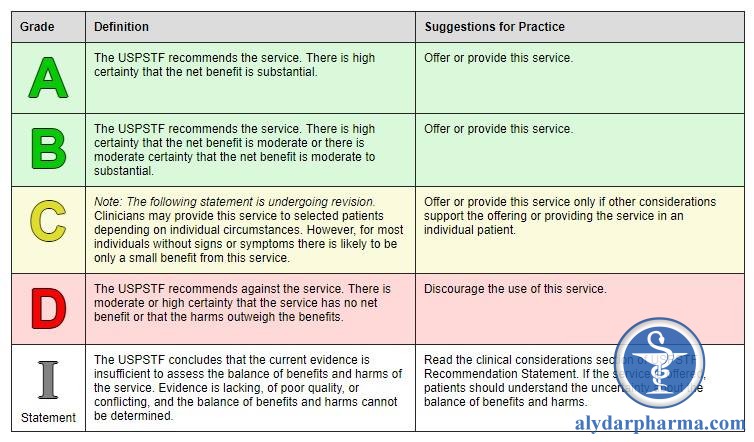
Những hướng dẫn đó được xây dựng từ vô số nghiên cứu dịch tể học, các đánh giá về dự hậu bệnh nhân sau điều trị và vai trò của các phương pháp chẩn đoán. Ở Mỹ, vấn đề tầm soát ung thư nằm trong lĩnh vực y học dự phòng và được giao cho US Preventive Services Task Force (USPSTF). Đây là một nhóm chuyên gia bao gồm một số bác sĩ gia đình kết hợp với các nhà dịch tể học để đưa ra các khuyến cáo trong nhiều lĩnh vực khác nhau, bao gồm tầm soát ung thư. Cụ thể, đối với một phương thức tầm soát, USPTSF của Mỹ xây dựng các khuyến cáo theo 5 mức độ:
A-Nên làm vì lợi ích rất rõ ràng (substantial)
B-Nên làm vì lợi ích ghi nhận ở mức vừa phải (moderate)
C-Kết quả có thể khá ít, nên cân nhắc trên từng đối tượng cụ thể (Selective)
D-Không nên làm vì lợi ích không rõ ràng hoặc hại nhiều hơn lợi (harms outweigh the benefits)
I-Chưa đủ bằng chứng kết luận.
Bệnh nhân cần được thông tin về các yếu tố lợi/hại nếu áp dụng.
Hệ thống y tế của các nước khác đều vận hành trên cơ sở các khuyến cáo về chuyên môn dựa trên tình hình bản địa. Ở Việt Nam,
bức tranh ung thư có nhiều điểm khác biệt như tần suất cao về ung thư gan, ung thư đường tiêu hóa và độ tuổi mắc bệnh trẻ hơn nhiều so với khuyến cáo chung trên thế giới. Đáng tiếc, vai trò của Bộ y tế và các hội chuyên khoa thực sự mờ nhạt. Việc tầm soát vốn là chuyện của cộng đồng, bỗng trở thành chuyện riêng của mỗi người- mạnh ai nấy lo.
3️⃣. Tầm soát cộng đồng và tầm soát cá nhân :
Tầm soát ung thư luôn là vấn đề lớn cho ngành y tế các nước, không những vì số lượng bệnh nhân ung thư quá nhiều mà vì chi phí của mọi phương pháp điều trị đều quá cao. Do đó, việc tầm soát ung thư cần có tính chiến lược và được áp dụng ở mức cộng đồng, thể hiện ở 2 điểm: việc thực hiện cần có quy chế nghiêm ngặt, có hướng dẫn cụ thể và việc chi trả không thuộc về cá nhân mà các nhà bảo hiểm bắt buộc phải đảm nhận. Cách làm của Mỹ cũng tương tự ở hầu hết các nước phát triển, bác sĩ cho chỉ đinh tầm soát theo hướng dẫn-bảo hiểm thanh toán theo yêu cầu. Cần phải thấy một điều là chi phí cho tầm soát là rất cao nhưng các chương trình tầm soát ung thư được xác định là không tính đến trên chi phí mà chỉ dựa trên chuyên môn. Nếu cần thì phải làm, bảo hiểm phải tự cân đối để thanh toán. Chính nhờ loại trừ gánh nặng chi phí và được tổ chức bài bản qua hệ thống bác sĩ gia đình, mỗi người dân đều có cơ hội ngang nhau để được tầm soát ung thư một cách tiêu chuẩn theo đúng yêu cầu.
Ở Việt Nam cho đến nay vẫn chưa có hệ thống bác sĩ gia đình đúng nghĩa và Bộ Y tế cũng không có những hướng dẫn rõ ràng về việc tầm soát ung thư. Việc tầm soát này hoàn toàn mang tính cá nhân ở hai phương diện chỉ định và chi trả. Hoặc người ta đọc báo thấy những thông tin mang tính hù dọa, sợ quá . Hoặc bạn bè người thân mới mất vì ung thư, lo lắng quá … bèn đi tầm soát ung thư, tất nhiên là móc tiền túi đi làm vì bảo hiểm y tế Việt Nam cho đến nay vẫn đứng ngoài cuộc. Người dân đi “tầm soát” về, không có bệnh gì, mừng vui hỉ hả đi nhậu ăn mừng và quên bẳng nó đi cho đến vài năm sau, khi căn bệnh phát ra mới ngạc nhiên vì ” vừa mới đi tầm soát” cơ mà ?
4️⃣. Tầm soát ung thư cũng có thể có hại.
Ai cũng thấy cái lợi của việc tầm soát ung thư, thế nhưng nó cũng hại. Có 3 cái hại, đáng để người ta cân nhắc khi muốn đi tầm soát.
?Trước hết là hại tiền. Các xét nghiệm tầm soát ung thư, đặc biệt là nhóm chẩn đoán hình ảnh, đều có chi phí rất cao.
Ở Mỹ, soi đại tràng tốn khoảng 3000 usd. CT tốn từ 1000-5000 usd tùy loại. Mặt khác, việc lạm dụng tầm soát sẽ làm ảnh hưởng nghiêm trọng đến tài nguyên y tế và gây hoang phí không cần thiết. Ngay cả khi bảo hiểm đồng ý chi trả, điều đó không có nghĩa là nó miễn phí mà các công ty bảo hiểm vẫn sẽ cân đối bằng cách điều chỉnh các chính sách chung. Người hưởng bảo hiểm vẫn sẽ bị ảnh hưởng một phần, dù cách này hay cách khác. Ở Việt Nam, chi phí y tế đang nằm dưới giá trị thật của nó khá xa. Việc lạm dụng tầm soát còn chưa bộc lộ rõ ràng về chi phí nhưng việc đưa dịch vụ y tế về giá trị thật là không tránh khỏi trong tương lai. Tầm soát lung tung có thể sẽ trở thành một thói quen xấu khó sửa.
?Điểm thứ hai là hại não. Cần phải biết một việc là các xét nghiệm dấu ấn ung thư có độ nhạy và độ chuyên biệt rất kém.
Các chẩn đoán hình ảnh cũng không khá gì hơn. Khi thăm dò, tỷ lệ phát hiện ung thư thật sự không đáng là bao so với những tổn thương lành tính khác như u lành, vôi hóa, nang nước, tổ chức xơ v.v… mà ít khi các nhà X quang có thể khẳng định là chẳng có gì quan trọng. Khi đó, các biên bản chẩn đoán hình ảnh thường kết thúc bằng những câu văn rất kinh điển:
– … Chưa loại trừ ác tính
– … Cần kết hợp lâm sàng
– … Đề nghị sinh thiết để kiểm tra
Những câu thần chú này đưa quả bóng trách nhiệm về phía bác sĩ lâm sàng và họ bắt buộc phải làm thêm nhiều xét nghiệm khác, nhiều chẩn đoán hình ảnh khác hoặc thậm chí làm sinh thiết để có thể an tâm về mối họa ung thư. Hậu quả là người đến khám tốn thêm tiền, mất thêm thời gian, đổ bệnh vì lo lắng trong thời gian chờ đợi, đôi khi có tai biến vì các kỹ thuật xâm lấn. Để rồi cuối cùng, kết quả lại là bình thường. Trường hợp này gọi là dương tính giả, và gặp không phải là ít. Hậu quả trực tiếp của nó là chẩn đoán quá lố và đôi khi, điều trị quá lố.
?Cái hại cuối cùng, là hại sức khỏe, liên quan đến âm tính giả. Điều mà người đi khám ít để ý, là những chương trình tầm soát ung thư cũng có giá trị rất hạn chế. Nó không bao gồm tất cả các loại ung thư mà chủ yếu chỉ là một số loại ung thư phổ biến nhất. Ngay cả đối với từng loại ung thư chuyên biệt, khả năng bỏ sót chẩn đoán cũng không phải nhỏ. Phết cổ tử cung, chụp nhũ ảnh có thể bỏ sót từ 10-20%, Test tìm máu trong phân có thể âm tính giả đến 50%. Người đi tầm soát có thể quá tin vào kết quả tầm soát mà bỏ qua những thay đổi bất thường trong cơ thể mình, dẫn đến việc phát hiện bệnh quá trễ .
Một cái hại khác về sức khỏe liên quan trực tiếp đến kỹ thuật được áp dụng. Nhiều quảng cáo về tầm soát chỉ đưa ra ưu điểm khi làm CT toàn thân mà không cho người chụp biết họ phải chịu một liều chiếu xạ lên đến 15-20 msV, bằng 200 lần chụp phổi . Việc lạm dụng các thủ thuật nội soi cũng là một hiện tượng phổ biến, phần nào vì chi phí nội soi hiện nay quá thấp.
Chính vì có những bất cập như thế, việc xác định tuổi bắt đầu tầm soát và test nào dùng để tầm soát đều dựa trên những bằng chứng cụ thể. Dùng những test quá mơ hồ sẽ gây ra nhiều dương tính giả hay âm tính giả, đều đưa đến nhiều hậu quả không lường. Điều này hoàn toàn đang được buông thả ở nước ta, khi các đơn vị y tế gom càng nhiều càng tốt các test khác nhau để bán ” sĩ” dưới hình thức những gói tầm soát ung thư.
5️⃣. Gói tầm soát ung thư là sự thất bại về mặt quản lý.
Trong khi Bộ y tế chưa có một chiến lược hoàn chỉnh về tầm soát ung thư, người dân đang tự cứu lấy mình bằng cách tìm tới các gói tầm soát ung thư của nhiều bệnh viện, phòng khám. Có thể nói, tầm soát ung thư như trăm hoa đua nở, gói tổng quát đến chuyên khoa, gói thường dân lên quý tộc, từ khuyến mãi giảm giá đến tặng kèm du lịch v.v.. đủ cả. Mỗi gói khám đại loại đều gồm thử máu, chụp hình và khám- chỉ khác số lượng nhiều ít. Điều đáng ghi nhận là những gói khám ung thư như thế này ít gặp trên thế giới, vì nó đi ngược lại y đức và không có cơ sở khoa học.
?Trước hết, các gói tầm soát được xây dựng theo khả năng chi trả mà không phải theo nhu cầu. Người có tiền thì tầm soát cẩn thận, người ít tiền thì tầm soát sơ sài. Vậy đâu là công bằng ? Nhiều tiền thì ” tầm” hết toàn thân, ít tiền thì chỉ “tầm” ở đầu, còn chân bỏ lại ?
?Thứ hai, gói tầm soát chẳng qua là bán sĩ dịch vụ, trong đó có hàng quá date ( những phương pháp không còn được dùng), hàng kém chất lượng ( không được công nhận dùng để tầm soát) và hàng tặng kèm không có giá trị ( những test vô thưởng vô phạt không có giá trị tầm soát). Những ví dụ rất thường gặp là x quang phổi tầm soát ung thư phổi , hiện không còn dùng vì không thể phát hiện hay chẩn đoán sớm. Phổ biến nhất là sự lạm dụng các xét nghiệm máu tìm dấu ấn ung thư, vốn đã được xác nhận là không có giá trị tầm soát vì tỷ lệ dương tính giả/âm tính giả quá cao, nhưng vẫn được quảng cáo là có khả năng tìm ra đủ loại ung thư.
?Cuối cùng, các gói tầm soát được thiết kế như một lần khảo sát cắt ngang, xác định tình trạng bệnh nhân tại một thời điểm. Việc buông lỏng bệnh nhân sau đó hoặc việc lập lại gói tầm soát sau 1 năm, 2 năm v.v.. đều là sai vì mỗi một loại ung thư có yêu cầu kiểm tra định kỳ sau những khoảng thời gian khác nhau, thậm chí khác nhau với mỗi bệnh nhân. Việc áp dụng đại trà, không theo lịch trình chuyên môn, thuần túy chỉ còn là mua bán dịch vụ y tế chứ không còn ý nghĩa là tầm soát ung thư nữa.
6️⃣. Chẩn đoán ung thư bằng xét nghiệm máu:
Một quảng cáo của VinMec về gói tầm soát công nghệ cao làm hoa mắt người dân với mức chi phí khủng và những lời hoa mỹ về công nghệ chẩn đoán gen. Trên thực tế , xét nghiệm tìm gen đột biến hoàn toàn không có giá trị chẩn đoán căn bệnh ung thư mà chỉ cho người ta biết mức độ nguy cơ bị ung thư có cao hơn bình thường hay không. Việc xác nhận mình có gen bất thường chỉ làm người ta thêm lo lắng, chưa chắc đã mang lại lợi ích thực tế. Bản thân các khuyến cáo lâm sàng đối với người có tiền sử gia đình ung thư cũng đã cân nhắc đến việc thay đổi tần suất tầm soát.

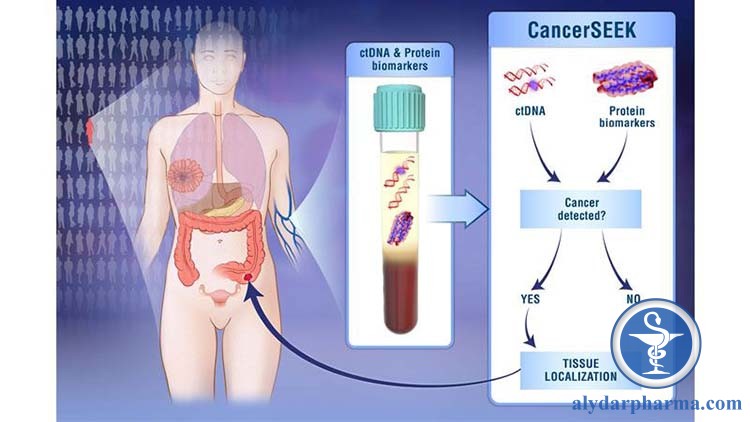
Hướng đi có thể làm thay đổi toàn bộ bức tranh tầm soát ung thư là việc ứng dụng các kỹ thuật tinh lọc để tìm tế bào ung thư trong máu (ctc=circulating tumor cell) hay các acid nucleic đặc trưng cho ung thư lưu hành trong máu (ct DNA = Circulating Tumor DNA). Các xét nghiệm này tuy chỉ là thử máu nhưng khẳng định được sự tồn tại của tế bào ung thư nên được xác nhận như một dạng đặc biệt của sinh thiết, sinh thiết lỏng=liquid biopsy.
Sinh thiết lỏng là một lĩnh vực nóng trong những năm gần đây và hầu hết các hãng dược lớn đều đổ tiền vào nghiên cứu để sớm đưa ra thị trường. Ứng dụng của chúng rất rộng vì nó được dùng trong tầm soát, chẩn đoán và theo dõi điều trị ung thư với ưu điểm tuyệt đối là không xâm lấn(chỉ lấy máu), nhanh (chỉ vài ngày) , kỹ thuật đơn giản (chỉ cần kỹ thuật viên thay vì bác sĩ chuyên khoa), chi phí thấp ( so với sinh thiết thực sự) và có thể áp dụng ngay cả ở các phòng khám gia đình.
Vấn đề của sinh thiết lỏng hiện nay là tìm được chất thử phù hợp với chi phí thấp nhất và đạt được độ nhạy cảm/đặc hiệu cao nhất. Đã có một số test được thương mại hoá nhưng chủ yếu để hổ trợ chẩn đoán và theo dõi điều trị. Chưa có test nào được chấp nhận dùng trong tầm soát và triển vọng này ít có khả năng trở thành hiện thực trước năm 2020. Ngay cả khi đó, chi phí của test chưa chắc đã được các nhà bảo hiểm y tế thông qua để được triển khai rộng rãi.
Cancerseek là một trong những test có tiềm năng, được đưa ra từ nghiên cứu của viện Hopkins, nhằm tầm soát 8 loại ung thư thường gặp nhất là gan, buồng trứng, đại tràng, tuỵ, phổi , vú, thực quản, dạ dày ( chiếm khoảng 60% tổng số bệnh ung thư) . Những kết quả ban đầu cho thấy test có độ đặc hiệu đến 99% nhưng độ nhạy thay đổi từ 33-98% tuỳ loại. Chưa có thông tin dự đoán đến khi nào Cancerseek sẽ được thương mại hoá.
Một số test khác đã được thương mại hoá, nhưng cũng chỉ dùng theo dõi điều trị hoặc đánh giá nguy cơ qua gen, không dùng trong tầm soát.
Guardant360 (Guardant Health)
Grail (Grail Bio)
Cobas EGFR Mutation Test v2 (Roche)
Cancerintercept (Pathway Genomics)
PlasmaSelect-RTM (Personal Genome Diagnostics)
myRisk (Myriad Genetics)
Oncotype SEQ (Genomic Health):
OncocEE (Biocept.com)
7️⃣. Giải pháp ở đâu ?
Nếu những gói khám tầm soát ung thư có nhiều vấn đề như thế, làm thế nào để phòng chống ung thư hiệu quả ? Thật ra, việc tầm soát ở mức cộng đồng là một vấn đề vô cùng lớn, cần sự thay đổi về nhiều mặt. Ngược lại, việc phòng chống ung thư ở mức cá nhân đơn giản hơn nhiều, chỉ cần hiểu và làm 3 việc.
?1. Nếu Bộ Y tế đã không tổ chức được mạng lưới bác sĩ gia đình hiệu quả, không ai cấm bạn tự chọn cho mình một người như vậy. Đó không cần phải là chuyên gia đầu ngành, chỉ cần có sự quan tâm đúng mức và nắm được các khuyến cáo chung về tầm soát các loại ung thư ở hai giới. Cần có sự hỗ trợ về quản lý thông tin điện tử và có thư ký y khoa để có thể đảm bảo việc theo dõi và nhắc nhở ở các thời điểm cần tầm soát hay khám định kỳ. Tại thời điểm này, khi các bệnh viện không quan tâm, các bác sĩ tư chỉ khám thời vụ, nơi thích hợp nhất là các phòng khám đa khoa qui mô có chuyên môn tốt và có bệnh án điện tử kèm hệ thống đặt hẹn. Tại các thành phố lớn, có nhiều phòng khám như thế. Mặt khác, ở Việt Nam có một lợi thế là các xét nghiệm máu , chẩn đoán hình ảnh và nội soi đều có chi phí thấp rất nhiều so với nước ngoài nên các chỉ định cho cá nhân được chỉ định dễ dàng và rộng hơn so với khuyến cáo. Bạn chỉ cần có một bác sĩ tốt tư vấn đầy đủ trước khi cho chỉ định và biện luận phù hợp sau khi có kết quả.
?2. Phải tự biết mình. Biết cân nặng của mình, biết mỗi ngày ăn bao nhiêu cơm, ngủ bao nhiêu giờ, đêm đi tiểu mấy lần v.v…. Bất cứ sự thay đổi nào của cơ thể đều có thể là dấu hiệu sớm của ung thư. Hãy nhớ một nguyên tắc luôn luôn đúng : chính bạn là người phát hiện sớm và tự cứu mình, chứ không phải là bác sĩ.
Cần biết các dấu hiệu cảnh giác ung thư sớm sau :
*Thay đổi trong việc tiêu, tiểu hàng ngày, nhất là tiêu ra máu.
*Loét không lành
*Ra huyết hay tiết dịch bất thường
*Sờ thấy cộm trong vú
*Khó nuốt
*Ho kéo dài hay khàn tiếng hơn 3 tuần
*Thay đổi tính chất nốt ruồi hoặc có vùng da bất thường
*Sụt cân không rõ lý do
Đừng tự biện hộ cho các thay đổi này bằng công việc, stress, con cái v.v… mà bỏ qua cơ hội chẩn đoán sớm.
?3. Thay đổi nếp sống lành mạnh. Cử thuốc lá, hạn chế bia rượu, ăn uống cân bằng, vận động đầy đủ và nhất là không cần phải hoảng sợ về căn bệnh ung thư. Việt Nam chỉ là một nước có gánh nặng ung thư ở mức trung bình và nếu có lịch trình theo dõi phù hợp, tinh thần cảnh giác thì bạn sẽ có cơ may tránh hoặc thắng được căn bệnh ung thư.


![Ngáy và các dấu hiệu nguy hiểm [Bác Sĩ Wynn Tran Giải Đáp] Ngáy và các dấu hiệu nguy hiểm](https://www.alydarpharma.com/wp-content/uploads/2020/07/Ngay_va_cac_dau_hieu_nguy_hiem-218x150.jpg)