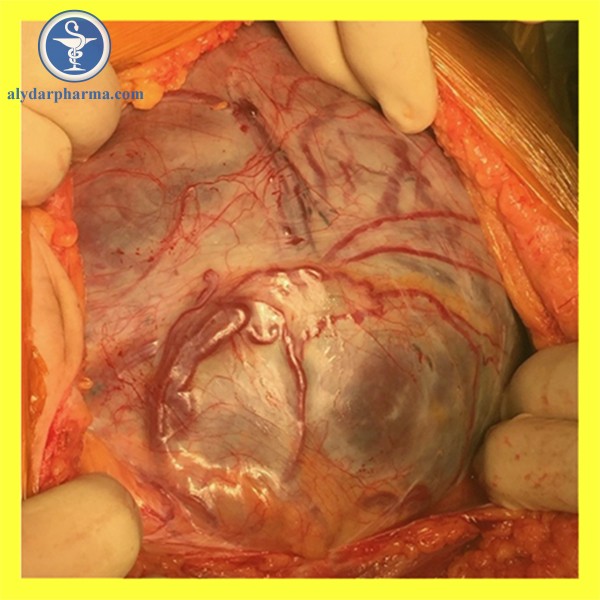
Nhau bám bất thường (abnormally invasive placenta – AIP) được mô tả là tình trạng nhau không tự bong được sau sinh nhưng không gây xuất huyết đe dọa tính mạng. Tỷ lệ AIP có khuynh hướng gia tăng trên toàn thế giới do tăng tỷ lệ mổ lấy thai. Tỷ lệ AIP hiện nay ước đoán khoảng 0,79 – 3,11/ 1000 ca có tiền sử mổ lấy thai. Với tỷ lệ này, việc đề ra một kế hoạch theo dõi lý tưởng thật sự là một thử thách.
Bài viết này chỉ tóm tắt lại một số câu hỏi quan trọng trong 21 câu hỏi lâm sàng được đặt ra trong quản lý AIP:
Contents
1. Bệnh nhân được chẩn đoán AIP trong thai kỳ có cần nằm viện theo dõi đến lúc sinh hay không?
Hiện tại không có bằng chứng cho thấy theo dõi nội trú ở những trường hợp AIP không triệu chứng, bất kể có nhau tiền đạo kèm theo hay không mang lại lợi ích cho bệnh nhân. Các chuyên gia IS-AIP khuyến cáo cần tư vấn cho bệnh nhân trường hợp cần khám ngay. Trường hợp AIP có triệu chứng như ra huyết âm đạo, cơn gò tử cung hoặc bất kỳ vấn đề Sản khoa khác sẽ theo dõi theo phác đồ sẵn có của cơ sở.
2. Bổ sung sắt duy trì nồng độ hemoglobin bình thường ở những thai phụ được chẩn đoán AIP trước sinh có lợi hay không?
Cần duy trì nồng độ Hb bình thường ở những trường hợp được chẩn đoán AIP trước sinh, đặc biệt trước sinh hay mổ lấy thai. Nếu nồng độ Hb < 11g/dL trước 28 tuần hoặc < 10,5 g/dL sau 28 tuần cần được xét nghiệm tầm soát nguyên nhân và bổ sung sắt nếu có chỉ định. Khuyến cáo này tương đồng với khuyến cáo của RCOG và đồng thuận của FIGO.
3. Nên chấm dứt thai kỳ khi nào đối với trường hợp được chẩn đoán AIP?
Thời điểm chấm dứt thai kỳ nên dựa vào tình trạng và tiền sử sản khoa của mỗi bệnh nhân. Để giảm nguy cơ cho trẻ sơ sinh, trong điều kiện cho phép, tình trạng bệnh nhân ổn định có thể theo dõi đến > 36 tuần. Nếu thai phụ có tiền sử sinh non, ra huyết nhiều lần trong thai kỳ, ra huyết nhiều hoặc vỡ ối non, có thể lên kế hoạch chấm dứt thai kỳ khi thai khoảng 34 tuần. Lưu ý sử dụng corticosteriod hỗ trợ trưởng thành phổi thai nhi theo khuyến cáo.
4. Có nên soi bàng quang thường quy trước sinh để đánh giá xâm lấn AIP?
IS-AIP không khuyến cáo soi bàng quang thường quy trước sinh đối với những trường hợp được chẩn đoán AIP. Nếu có soi bàng quang, dù hình ảnh của bàng quang thế nào cũng không thay đổi kế hoạch quản lý AIP.
Tương tự, IS-AIP cũng không khuyến cáo đặt sonde niệu quản hay bóng chèn thường quy.
5. Khi mổ lấy thai cho bệnh nhân được chẩn đoán AIP, nên mổ đường dọc giữa hay đường ngang?
Hiện tại không có bằng chứng cho thấy mổ đường dọc giữa hay đường ngang mang lợi ích vượt trội. Việc quyết định đường mổ dựa vào lần mổ trước đó của bệnh nhân, và ekip mổ quyết định.
6. Sử dụng oxytocin thường quy sau sinh có làm giảm bệnh suất trong những trường hợp AIP hay không?
Sử dụng oxytocin ngay sau sinh giúp co hồi tử cung và nhau bong. Nếu cả bánh nhau bám chặt, việc sử dụng oxytocin tăng co thắt tử cung không giúp ích cho nhau bong. Nếu bánh nhau bám chặt một phần, sử dụng oxytocin làm tăng lượng máu mất, dễ dẫn đến nguy cơ phải phẫu thuật, hoặc tổn thương tử cung do kéo bánh nhau. Vì vậy, IS-AIP khuyến cáo không sử dụng oxytocin thường quy ngay sau sổ thai.
7. Về chẩn đoán AIP
Chẩn đoán AIP chỉ xác định khi nhau không bong sau khi sinh hoặc lấy thai. Hiện nay, tiêu chuẩn vàng chẩn đoán AIP vẫn là giải phẫu bệnh, vì vậy vẫn chưa có biện pháp nào chẩn đoán xác định trước sinh.
8. Khi chẩn đoán AIP xác lập, nên theo dõi hay phẫu thuật?
Khi chẩn đoán xác định AIP, không dùng lực kéo bánh nhau sau sổ thai trong mọi trường hợp. Theo dõi không can thiệp giảm máu mất và truyền máu hơn cắt tử cung hay phẫu thuật lấy nhau bảo tồn tử cung. Lưu ý băng huyết sau sinh thứ phát và nhiễm trùng khi chọn phương pháp theo dõi. Nếu chọn phương pháp này, cần tư vấn kỹ cho thai phụ nguy cơ cắt tử cung và mất máu nặng khoảng 6%.
9. Khi mổ lấy thai, phương pháp điều trị nào là hiệu quả khi mất máu đe dọa tính mạng?
Hiện nay chưa có RCT so sánh trực tiếp hiệu quả của các phương pháp điều trị khi chảy máu nhiều trong lúc mổ lấy thai. Một số biện pháp có thể kể đến bao gồm: thuốc (gò tử cung, cầm máu, tranexamic..), thắt động mạch, bóng chèn…
10. Nguy cơ AIP cho thai kỳ sau khi bảo tồn tử cung thành công.
Cần tư vấn cho thai phụ nguy cơ AIP cho lần mang thai tới khi bảo tồn tử cung, tỷ lệ khoảng 86-89%. Hiện tại chưa có bằng chứng mức độ xâm lấn của bánh nhau của các phương pháp bảo tồn tử cung trong thai kỳ tới.
Lược dịch từ: Evidence-based guidelines for the management of abnormally-invasive
2 placenta (AIP): recommendations from the International Society for AIP – Article in press Feb 2019 – AJOG.
Nói thêm về The International Society for Abnormally Invasive Placenta (IS-AIP): là một tổ chức phi lợi nhuận, thành lập tại Bỉ, gồm các chuyên gia đến từ 13 nước từ châu Âu, xuất thân từ Euroean Working group on AIP (EW-AIP). Hoạt động của Hội nhằm thúc đẩy các nghiên cứu về AIP, đưa ra các hướng dẫn thực hành lâm sàng về chẩn đoán, theo dõi và điều trị AIP dựa trên bằng chứng. Cũng chính EW-AIP là tổ chức công bố tiêu chuẩn hỗ trợ chẩn đoán AIP trên siêu âm.


![Ngáy và các dấu hiệu nguy hiểm [Bác Sĩ Wynn Tran Giải Đáp] Ngáy và các dấu hiệu nguy hiểm](https://www.alydarpharma.com/wp-content/uploads/2020/07/Ngay_va_cac_dau_hieu_nguy_hiem-218x150.jpg)