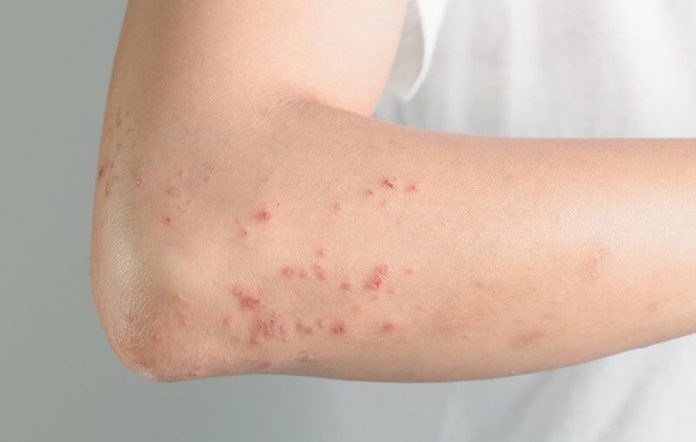
Nổi mẩn ngứa khi uống thuốc là triệu chứng phát sinh do phản ứng quá mẫn. Hệ miễn dịch có thể nhận định thành phần trong thuốc là dị nguyên và phản ứng bằng cách giải phóng histamine, gây ra triệu chứng phát ban, mẩn ngứa,…
Contents
Vì sao da bị nổi mẩn ngứa khi uống thuốc?
Tất cả các loại thuốc, bao gồm thuốc tây, thuốc nam và thuốc đông y đều có khả năng gây dị ứng. Khi uống những loại thuốc này, hoạt chất của thuốc có thể đi vào huyết tương và gây ra phản ứng quá mẫn.
Histamine (thành phần trung gian trong phản ứng dị ứng) có sẵn dưới các mô và máu ở dạng liên kết tĩnh điện không có hoạt tính. Khi thành phần trong thuốc được thu nạp vào cơ thể, hệ miễn dịch sẽ nhận diện hoạt chất trong thuốc là dị nguyên và lập tức phản ứng bằng cách cắt đứt liên kết tĩnh điện, giải phóng histamine và gây ra các triệu chứng lâm sàng.

Nổi mẩn ngứa là triệu chứng phát sinh khi dị ứng thuốc ở mức độ nhẹ. Bên cạnh triệu chứng này, dị ứng thuốc có thể gây ra phát ban, nổi mề đay và ngứa ngáy,… Không chỉ gây ra phản ứng đối với da, phản ứng quá mẫn còn có thể gây khó thở, bùng phát cơn hen cấp tính, đau bụng, tiêu chảy, nôn mửa,…
Trong trường hợp dị ứng thuốc nghiêm trọng, các triệu chứng trên da có thể nặng nề hơn, bao gồm:
- Hội chứng Steven-Johnson: Xuất hiện sau khi dùng thuốc khoảng 10 ngày, hội chứng này gây ngứa, mệt mỏi toàn thân, sốt cao, nổi bọng nước, ban đỏ, xuất hiện vết loét hoại tử niêm mạc,…
- Hội chứng Lyell (Nhiễm độc hoại tử thượng bì): Bệnh phát sinh sau khoảng vài giờ hoặc vài tuần dùng thuốc, đặc trưng bởi tình trạng choáng váng, sốt cao, mệt mỏi, ngứa khắp người, chấm xuất huyết, mảng đỏ trên da, sau đó các lớp thượng bì tách khỏi cấu trúc da.
- Ban dạng lichen: Tình trạng này là tổn thương da có triệu chứng tương tự lichen phẳng, bao gồm xuất hiện các sẩn màu hơi tím, bề mặt có các khía ngang dọc,…
- Phù Quincke: Là tình trạng phù cục bộ, xuất hiện ngay sau khi sử dụng thuốc. Chủ yếu phát sinh ở những vùng da mỏng như mặt, môi, cổ, bụng và cơ quan sinh dục.
Hơn nữa, người bệnh bị dị ứng thuốc nặng còn có thể dẫn đến trụy tim mạch, khó thở, sốc phản vệ và tử vong.
Cần làm gì khi uống thuốc bị nổi mẩn ngứa?
Dị ứng thuốc là phản ứng của hệ miễn dịch đối với hoạt chất có trong thuốc điều trị. Phản ứng này không phụ thuộc vào liều lượng.
Vì vậy, việc giảm liều lượng trong trường hợp này không đem lại hiệu quả. Do đó ngay khi phát sinh những triệu chứng này, bạn cần ngưng dùng thuốc và thông báo với bác sĩ.

Một vài loại thuốc có thể gây mẩn ngứa trên da do cơ chế hoạt động đặc biệt. Lúc này, mẩn ngứa được xác định là tác dụng không mong muốn của thuốc.
Khác với mẩn ngứa do dị ứng thuốc, mẩn ngứa do tác dụng phụ thường không đi kèm với những triệu chứng nghiêm trọng (sưng lưỡi, chóng mặt, khó thở,…). Tuy nhiên, bạn vẫn nên liên hệ với bác sĩ và trình bày rõ vấn đề để nhận được tư vấn chuyên môn.
Cách phòng tránh phản ứng dị ứng thuốc
Để phòng ngừa dị ứng thuốc, bạn cần hạn chế những loại thuốc có khả năng dị ứng cao như thuốc kháng sinh (Penicillin, Streptomycin, Sulfonamide, Ampicillin,…), thuốc điều trị động kinh (Carbamazepin, Phenytoin, Diazepam, Phenobarbital,…), vitamin (vitamin C và B1 ở dạng tiêm), thuốc hạ sốt (Acetaminophen), thuốc nội tiết (Estrogen, Progesterone,…), thuốc gây tê (Lidocain, Novocain,…),…
Những người đã từng dị ứng với thuốc điều trị, tuyệt đối không nên tiếp tục sử dụng loại thuốc này. Bên cạnh đó cần lưu ý phản ứng dị ứng chéo giữa thuốc gây dị ứng với những loại thuốc khác có cùng nhóm.
Ví dụ như người dị ứng với Aspirin có khả năng dị ứng với nhiều loại thuốc thuộc nhóm chống viêm không steroid như Ibuprofen, Naproxen, Diclofenac,… Hoặc người dị ứng với Penicillin có khả năng dị ứng chéo với Cephalosporin và Amoxicillin cùng thuộc nhóm beta-lactam.
Để hạn chế nguy cơ dị ứng thuốc, bạn cần thông báo với bác sĩ tiền sử dị ứng để được cân nhắc trong việc sử dụng thuốc điều trị. Bên cạnh đó, bạn cần tuân thủ mọi chỉ định của bác sĩ về liều dùng, tần suất và thời gian sử dụng. Tuyệt đối không tự ý thay đổi cách sử dụng hay điều chỉnh liều lượng.
Thông tin trong bài viết chỉ mang tính chất tham khảo, không phải tư vấn chuyên môn. Chúng tôi không đưa ra lời khuyên thay thế cho chỉ định từ nhân viên y tế!